Bienvenidos al Blog de Enfermedades Raras
Dudas y sugerencias sobre el blog escribir a israelortegapuente@gmail.com también si desean que publique algo que pueda ser de interés para los demás no olviden en contactarme.
viernes, 14 de mayo de 2021
Sindrome de Omenn
miércoles, 12 de mayo de 2021
Sindrome de san filipo
- Retraso del habla y otros tipos de retrasos del desarrollo
- Sufrir muchas infecciones de oído y/o muchas infecciones de senos nasales
- Cabeza más grande de lo normal
- Infecciones respiratorias
- Problemas de comportamiento que se parecen a los que están causados por el autismo
- Comportamiento compulsivo e hiperactividad
viernes, 7 de mayo de 2021
Síndrome de Paget-Schroetter
El síndrome de Paget Schroetter (PSS) es una trombosis inducida por el esfuerzo de las venas axilar y subclavia asociada con la compresión de la vena subclavia en la salida torácica. Es la variante venosa del síndrome de salida torácica (SOT). La descripción de esta entidad se remonta a 1875 cuando Sir James Paget informó de un caso de trombosis espontánea de la vena subclavia en un paciente. En 1884, von Schroetter planteó la hipótesis de que la afección era consecuencia de una lesión en la vena por movimientos musculoesqueléticos repetitivos.
Incidencia
Su incidencia es de 2 por 100.000 habitantes y afecta a jóvenes (edad media 32 años) principalmente varones (2:1)3, en la extremidad superior dominante. Hasta el 80% de los pacientes refieren actividad física importante con movimientos de separación y rotación externa. La clínica clásica consiste en dolor, edema y sensación de pesadez en el miembro afectado. El inicio es brusco, en el 85%1 de los casos los síntomas comienzan antes de 24h desde la realización del ejercicio.
Fisiopatología
La tensión repetitiva de la actividad física vigorosa y la compresión de la vena subclavia de las estructuras anatómicas adyacentes conduce a la lesión venosa y la trombosis subsiguiente. Esto impide el retorno venoso de la extremidad afectada provocando edema. Con el tiempo, el cuerpo forma colaterales para evitar la obstrucción venosa. En la fase crónica, la vena se vuelve fibrótica. Los cambios inflamatorios circundantes de la trombosis conducen a la formación de tejido cicatricial.
Diagnóstico
El eco-doppler es la primera técnica diagnóstica a realizar. En manos expertas es muy sensible (78-100%) y específica (82-100%). El siguiente paso es la flebografía en la que se puede objetivar trombosis de la vena subclavio-axilar en la unión costoclavicular y presencia de abundantes colaterales. En caso de no observar dicha obstrucción, la presencia de colaterales siempre implica cierto grado de estenosis. Las maniobras de provocación, como la separación de la extremidad, pueden ayudar al diagnóstico.
Tratamiento
No hay un claro consenso respecto al tratamiento. Hoy en día, la mayor parte de los autores están de acuerdo en que la anticoagulación en monoterapia ofrece malos resultados, por lo que se recomienda asociarla a fibrinólisis y a tratamiento quirúrgico y/o endovascular.
La fibrinólisis con estreptoquinasa o urocinasa intratombo en fase aguda (antes de 10 días) es muy efectiva (hasta 100%) y segura, siendo el tratamiento de elección5. Dado que la desaparición del trombo no resuelve el cuadro ni elimina la compresión venosa, se recomienda realizar cirugía descompresiva. Previamente a dicha cirugía, la angioplastia o la colocación de stent no están indicadas, ya que pueden lesionar más el endotelio y la articulación puede llegar a obstruir e incluso romper el stent,
Bibliografía
Saleem T, Baril DT. Síndrome de Paget Schroetter. [Actualizado el 7 de junio de 2020]. En: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 enero-. Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK482416/
Lorence-Herte et al. 2011. Síndrome de Paget Schroetter. Cirugía Español editorial Elsevier.
viernes, 24 de mayo de 2013
Enfermedad de Tay-Sachs
Causas
Fue descrita en 1887 por el oftalmologo Bernard Sachs y el neurólogo Warren Tay. La enfermedad de Tay-Sachs ocurre cuando el cuerpo carece de hexosaminidasa A, una proteína que ayuda a descomponer un químico que se encuentra en el tejido nervioso, llamado gangliósidos. Sin esta proteína, los gangliósidos, en particular los gangliósidos GM2, se acumulan en las células, especialmente las neuronas en el cerebro.
La enfermedad de Tay-Sachs es causada por un gen defectuoso en el cromosoma 15. Cuando ambos padres portan el gen defectuoso para esta enfermedad, el hijo tiene un 25% de probabilidades de desarrollarla. El niño tiene que recibir dos copias del gen defectuoso, una de cada uno de los padres, para resultar enfermo. Si sólo uno de los padres le transmite dicho gen defectuoso, el niño se denomina portador y no se enfermará, pero tendrá el potencial de transmitirle la enfermedad a sus hijos.
Cualquier persona puede ser portadora de la enfermedad de Tay-Sachs, pero la enfermedad es más común entre la población judía asquenazí. Aproximadamente 1 de cada 27 miembros de esta población porta el gen para esta enfermedad.
La enfermedad de Tay-Sachs ha sido clasificada en sus formas infantil, Juvenil y adulta, dependiendo de los síntomas y cuándo aparecen por primera vez. La mayoría de las personas con la enfermedad presentan la forma infantil, en la cual el daño neurológico generalmente comienza mientras el bebé aún está dentro del útero y los síntomas por lo general aparecen cuando el niño tiene de 3 a 6 meses de edad. La enfermedad tiende a empeorar muy rápidamente y el niño por lo general muere a la edad de 4 ó 5 años.
La enfermedad de Tay-Sachs de comienzo tardío, que afecta a los adultos, es muy poco
común.
Síntomas
- Sordera
- Disminución en el contacto visual, ceguera
- Disminución del tono muscular (pérdida de la fuerza muscular)
- Retraso en el desarrollo de habilidades mentales y sociales
- Demencia
- Aumento del reflejo de sobresalto
- Irritabilidad
- Apatía o desgano
- Pérdida de las destrezas motrices
- Parálisis o pérdida de la función muscular
- Crisis epiléptica
- Crecimiento lento
martes, 26 de marzo de 2013
Sindrome MELAS o encefalomiopatía mitocondrial
martes, 7 de agosto de 2012
Lipofuscinosis neuronal ceroidea
- Adulta
(enfermedad de Kufs o Parry)
- Juvenil
(enfermedad de Batten)
- Infantil
tardía (enfermedad de Janski-Bielschowsky)
- Aumento
anormal del tono muscular o espasmos (mioclonía)
- Ceguera
o problemas de visión
- Demencia
- Falta
de coordinación muscular
- Retardo
mental con disminución de la función mental
- Trastornos
del movimiento (coreoatetosis)
- Convulsiones
(crisis epiléptica)
- Marcha
inestable (ataxia)
- Autofluorescencia
(una técnica de iluminación)
- EEG
- Microscopia
electrónica de una biopsia cutánea
- Electrorretinografía
- Pruebas
genéticas
- Resonancia
magnética o tomografías computarizadas del cerebro
- Biopsia
de tejido
- Deterioro
visual o ceguera (con las formas de la enfermedad de aparición temprana).
- Deterioro
mental que va desde retardo marcado al nacer hasta demencia posteriormente
en la vida.
- Músculos
rígidos (debido a problemas graves con los nervios que controlan el
tono muscular).
Enfermedad de Mucopolisacaridosis 1
MPS en general
 Cuando ambos padres son portadores, existe una probabilidad
del 25% por cada embarazo de que el hijo herede dos genes defectuosos y nazca
con la enfermedad de MPS y el 75% de probabilidad de que no padezca la
enfermedad (25% de probabilidad de que ninguno de los genes heredados tenga la
mutación y 50% de probabilidad de que el hijo herede uno de sus dos genes
mutantes y sea un portador de la enfermedad sin presentar síntomas).
Cuando ambos padres son portadores, existe una probabilidad
del 25% por cada embarazo de que el hijo herede dos genes defectuosos y nazca
con la enfermedad de MPS y el 75% de probabilidad de que no padezca la
enfermedad (25% de probabilidad de que ninguno de los genes heredados tenga la
mutación y 50% de probabilidad de que el hijo herede uno de sus dos genes
mutantes y sea un portador de la enfermedad sin presentar síntomas).- El
niño hereda dos copias sanas del gen, una de cada padre (niño no
afectado).
- El
niño hereda una copia defectuosa del gen materno, y una copia sana del gen
paterno (niño portador).
- El
niño hereda una copia defectuosa del gen paterno, y una copia sana del gen
materno (niño portador).
- El
niño hereda dos copias defectuosas del gen, una de cada padre (niño
afectado).
- El
síndrome de Hunter
- El
síndrome de Hurler
- El
síndrome de Scheie
- El
síndrome de Sanfilippo
- El
síndrome de Maroteaux-Lamy
- La
enfermedad de Morquio
Mucopolisacaridosis y síndromes relacionados
|
|
Mucopolisacaridosis
|
Síndromes Relacionados
|
MPS I
|
ML II
|
MPS II
|
ML III
|
MPS III
|
ML IV
|
MPS IV
|
Manosidosis
|
MPS VI
|
Fucosidosis
|
MPS VII
|
Sialidosis
|
MPS XI
|
|
viernes, 11 de noviembre de 2011
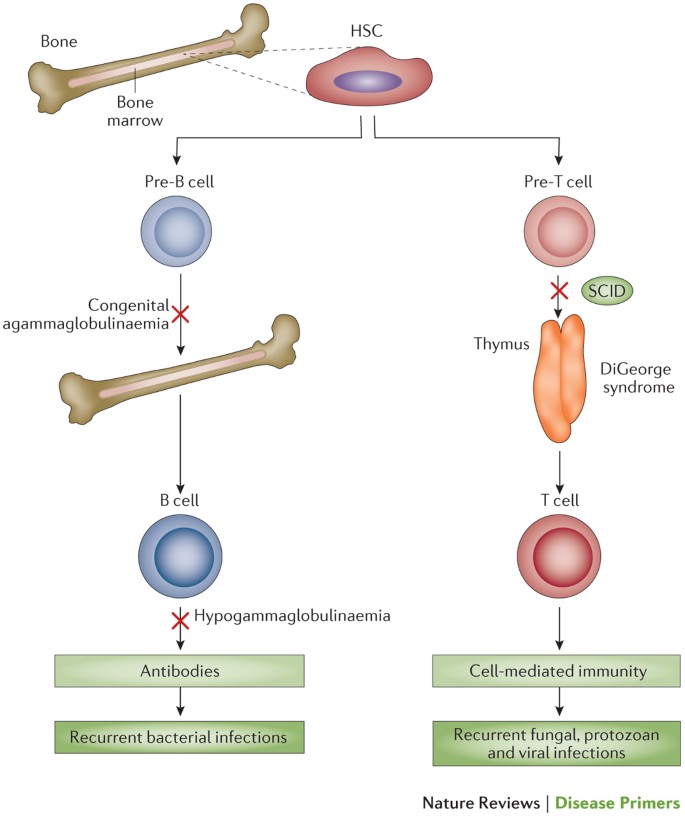
Síndrome de WAGR (descripcion medica)

- ↑ a b Fischbach BV, Trout KL, Lewis J, Luis CA, Sika M (2005). «WAGR syndrome: a clinical review of 54 cases». Pediatrics 116 (4): pp. 984–8. doi:10.1542/peds.2004-0467. PMID 16199712.
- ↑ Clericuzio CL (2004). «WAGR syndrome». En Cassidy SB, Allanson JE. Management of Genetic Syndromes (2nd edition edición). New York, NY: John Wiley & Sons. ISBN 0-471-30870-6.
- ↑ a b c OMIM 194072
- ↑ Turleau C, de Grouchy J, Nihoul-Fékété C, Dufier J, Chavin-Colin F, Junien C (1984). «Del11p13/nephroblastoma without aniridia». Hum Genet 67 (4): pp. 455–6.doi:10.1007/BF00291410. PMID 6092262.
- ↑ a b Glaser T, Jepeal L, Edwards J, Young S, Favor J, Maas R (1994). «PAX6 gene dosage effect in a family with congenital cataracts, aniridia, anophthalmia and central nervous system defects». Nat Genet 7 (4): pp. 463–71. doi:10.1038/ng0894-463. PMID 7951315.
- ↑ Yasuda T, Kajimoto Y, Fujitani Y, Watada H, Yamamoto S, Watarai T, Umayahara Y, Matsuhisa M, Gorogawa S, Kuwayama Y, Tano Y, Yamasaki Y, Hori M (2002). «PAX6 mutation as a genetic factor common to aniridia and glucose intolerance». Diabetes 51 (1): pp. 224–30.doi:10.2337/diabetes.51.1.224. PMID 11756345.
- ↑ Mitchell T, Free S, Williamson K, Stevens J, Churchill A, Hanson I, Shorvon S, Moore A, van Heyningen V, Sisodiya S (2003). «Polymicrogyria and absence of pineal gland due to PAX6 mutation».Ann Neurol 53 (5): pp. 658–63. doi:10.1002/ana.10576. PMID 12731001.
- ↑ Talamillo A, Quinn J, Collinson J, Caric D, Price D, West J, Hill R (2003). «Pax6 regulates regional development and neuronal migration in the cerebral cortex». Dev Biol 255 (1): pp. 151–63.doi:10.1016/S0012-1606(02)00046-5. PMID 12618140.
- ↑ Han JC, Liu QR, Jones M, et al (August 2008). «Brain-derived neurotrophic factor and obesity in the WAGR syndrome». N. Engl. J. Med. 359 (9): pp. 918–27. doi:10.1056/NEJMoa0801119. PMID18753648.
- ↑ Miller RW, Fraumeni JF, Manning MD (1964). «Association of Wilms's tumor with aniridia, hemihypertrophy and other congenital malformations». N Engl J Med 270: pp. 922–7. PMID14114111.
Enfermedad de Canavan


- Hiperreflexivo
- Rigidez
articular
- Atrofia
óptica
- Una tomografía
axial computerizada de la cabeza revela degeneración de materia
blanca (leucodistrofia)
- Una resonancia
magnética de la cabeza revela degeneración de materia blanca
(leucodistrofia).
- Un
análisis de orina muestra incremento de ácido-N-acetilaspártico.
- Un
análisis del líquido cefalorraquideo muestra incremento de los
niveles de ácido-N- acetilaspártico.
- Un
análisis sanguíneo muestra incremento de ácido-N-acetilaspártico en
sangre.
- Prueba
genética positiva para la mutación del gen aspartoacilasa.
sábado, 16 de abril de 2011
Fiebre FPAFA (Artículo de investigación)

Introducción
En 1987, Marshall y colaboradores describieron un síndrome crónico caracterizado por episodios periódicos de fiebre alta (> 39° C) de duración entre 3 a 6 días, con recurrencia cada 3 a 8 semanas, acompañado de estomatitis aftosa, faringitis y adenopatías cervicales, en 12 niños1. Los mismos autores, en 1989, acuñaron en idioma inglés el acrónimo PFAPA para describir el síndrome: “Periodic Fever, Aphthous stomatitis, Pharyngitis and Adenitis cervical”, y en 1999 comunicaron el seguimiento de 94 enfermos con esta patología y propusieron criterios de diagnóstico para este síndrome, de etiología desconocida y de pronóstico favorable. En el presente estudio analizan la presentación clínica de 94 niños con FPAFA y el seguimiento a largo plazo en 83 casos. Desde 1989, se han descrito numerosas series de esta entidad tanto en el área de pediatría como de otorrinolaringología, pues un porcentaje de estos enfermos han sido amigdalectomizados . El número de pacientes presentados en la literatura superan los 200, si bien las comunicaciones acerca de este cuadro son cada vez más frecuentes. De acuerdo a nuestra información este síndrome no ha sido reportado previamente en Chile. El objetivo de esta comunicación es describir los síntomas, el curso clínico y las alternativas terapéuticas de 2 pacientes con síndrome de fiebre periódica, estomatitis aftosa, faringitis y adenopatías cervicales (síndrome PFAPA).
Métodos
La muestra incluyó pacientes evaluados por uno de los autores o derivados por otro profesional. El formulario del registro de la FPAFA incluyó información demográfica, antecedentes natales y familiares, características del patrón febril y síntomas asociados. Además, se revisaron los registros médicos para conocer la información clínica y de laboratorio. Los padres fueron consultados por vía telefónica para conocer las características de los episodios febriles y los hallazgos asociados. El análisis también incluyó evaluación del crecimiento y desarrollo, desempeño escolar, interacciones sociales y características de la personalidad. Se indagó sobre la eficacia de las distintas terapias, incluyendo glucocorticoides, cimetidina, ibuprofeno, aspirina, acetaminofeno, antibióticos, colchicina, aciclovir y amigdalectomía con adenoidectomía o sin ella. La eficacia de las medidas terapéuticas fue valorada por los padres según una escala de 4 puntos que varió desde ineficaz a eficaz.
Resultados
La mayor parte de la muestra era de raza blanca, con una representación diversa de nacionalidades. En cuanto a las características clínicas, los episodios febriles comenzaron en promedio a los 2.8 años, con una duración de 4.8 días y recurrencia cada 28.2 días. La mayoría de los padres describió la aparición súbita de fiebre elevada en el inicio de cada episodio. El 78% de los casos presentó prodromos de estomatitis aftosa, malestar, fatiga, irritabilidad o cefaleas 24 horas antes del inicio de la fiebre. Los valores térmicos variaron entre 38.8 °C y 41.1 °C, con una duración de 3.8 días. En la mitad de los casos la fiebre desapareció abruptamente. En el resto se extendió durante 24 a 48 horas. El dolor abdominal asociado con la fiebre fue de carácter leve y nunca requirió de la interconsulta con el cirujano. Ningún paciente presentó infecciones piógenas recurrentes; de hecho, los padres señalaron que entre los episodios febriles estos niños presentaron menores infecciones que sus hermanos. A ningún participante se le diagnosticó artritis, pleuritis, miositis o meningitis. Los síntomas entre episodios fueron raros. Cinco de los 94 niños presentaron linfadenopatía cervical, 4 estomatitis aftosa y uno registró fiebre (<38.3 °C) entre episodios.
En total 83 pacientes aceptaron participar en la entrevista de seguimiento. Hubo problemas de conducta en 4 casos; un niño presentó trastorno de hiperactividad con déficit de atención, trastorno obsesivo compulsivo y síndrome de Tourette. Otro sufrió trastorno convulsivo controlado y hubo un caso de autismo. El cuarto paciente presentó hiperactividad con déficit de atención. Los padres de 2 niños describieron dificultades en la relación con sus pares y una naturaleza "introvertida" que atribuyeron al síndrome febril. Por otra parte, ningún hermano de los participantes presentó el síndrome, en tanto que 5 progenitores lo experimentaron en la infancia sin diagnóstico específico y con resolución espontánea en menos de 2 años. Quince padres presentaron estomatitis aftosa recurrente, uno sufrió miastenia grave y otros 11 informaron sobre episodios inespecíficos de artritis propios o en los abuelos. La edad promedio de los pacientes al momento del seguimiento fue de 8.9 años. No se registraron cambios en el patrón de inicio o de resolución de los episodios febriles. De los sujetos contactados, 34 no presentaron episodios febriles en más de un año. La duración media de la enfermedad antes de la resolución de los síntomas en estos pacientes fue de 4.5 años. Los episodios previos a la resolución fueron menos frecuentes (cada 42 días), con 10.4 eventos por año. El resto de los casos experimentó episodios febriles en el último año, con intervalos de 40.2 días. El espacio entre episodios tuvo una distribución bimodal en estos niños. En 38 casos los episodios duraron 4.2 días, con intervalos de 26.4 días y 11.8 eventos anuales. Estos ataques presentaron características idénticas a los registrados al inicio de la experiencia. En los 11 casos restantes, los episodios se presentaron en promedio cada 117.5 días, con las mismas características iniciales. Por otra parte, las únicas anomalías de laboratorio detectadas fueron la leucocitosis y el aumento de la velocidad de eritrosedimentación durante los episodios febriles. Los estudios inmunológicos y serológicos no fueron diagnósticos. La distribución de los linfocitos T fue normal en todos los casos. Los estudios de diagnóstico por imágenes, que comprendieron radiografía de tórax y de senos, series gastrointestinales, tomografía computada y centellograma óseo, también ofrecieron resultados negativos. El análisis de los esfuerzos terapéuticos mostró que el acetaminofeno redujo temporalmente la temperatura en el 6% de los pacientes, mientras que el ibuprofeno lo logró en el 33%. Por otra parte, la terapia antibiótica influyó poco en el curso del cuadro febril, aunque 6 padres refirieron que los epis2odios fueron menos intensos con la utilización de antimicrobianos. La mayoría de los enfermos tratados con 1 o 2 dosis de corticosteroides refirió resolución importante del cuadro. Si bien la terapia con corticoides no previno episodios posteriores, los pacientes respondieron en ciclos subsecuentes. Sin embargo, 9 familias comunicaron que los intervalos entre episodios se acortaron luego de la terapia con glucocorticoides. En algunos casos, el tratamiento con cimetidina y la amigdalectomía fueron considerados medidas eficaces. La cimetidina aparentemente indujo la remisión. Los eventos febriles, por su parte, desaparecieron en el 64% de los pacientes sometidos a amigdalectomía.
Discusión
El criterio clínico propuesto para el FPAFA en 1989, así como la estabilidad de las manifestaciones del síndrome en el tiempo, quedaron confirmados por la presente encuesta de seguimiento. Los resultados indican que los episodios persisten por varios años sin variaciones en los síntomas o en la periodicidad. La remisión parece estar precedida por un período durante el cual los ataques se presentan con menor frecuencia. La causa de la FPAFA es desconocida. No obstante, una clave es su notable similitud con la neutropenia cíclica. Ambas se caracterizan por fiebre periódica, faringitis, úlceras orales y linfadenopatía cervical. La neutropenia cíclica es producida por un defecto no identificado en las células precursoras hematopoyéticas o por alteraciones en la regulación de las citoquinas. Tal vez las 2 patologías compartan mecanismos similares de desrregulación inmunológica. La capacidad de una dosis de corticoides de abortar los ataques de FPAFA sugiere que los síntomas tal vez sean producidos por citoquinas inflamatorias más que por infección. Aunque este síndrome puede persistir durante años, concluyen los autores, no tiene consecuencias negativas en la salud de las personas afectadas.
Resumen
Fiebre periódica, estomatitis aftosa, faringitis y adenopatía cervical (Síndrome PFAPA) es una entidad crónica y esporádica caracterizada por episodios periódicos de fiebre elevada de duración entre 3 a 6 días y recurrencia cada 3 a 8 semanas, acompañada por estomatitis aftosa, faringitis y adenitis cervicales. Los pacientes son sanos entre los episodios. Reportamos 2 pacientes con los síntomas habituales del síndrome. La edad de comienzo de su enfermedad fue antes del año de vida y fueron tratados previamente a su diagnóstico con variados esquemas antimicrobianos sin respuesta clínica favorable. Posteriormente al diagnóstico de síndrome PFAPA, un paciente fue tratado con prednisona y evolucionó con rápida resolución de fiebre y el segundo ha recibido paracetamol e ibuprofeno con lenta mejoría de su sintomatología. Ambos niños evolucionaron asintomáticos entre los episodios febriles y con desarrollo normal. El conocimiento de este síndrome podría ayudar a un diagnóstico precoz y a un manejo adecuado de las alternativas terapéuticas.Casos Medicos
Caso N° 1
Paciente de sexo masculino, de 20 meses de edad, antecedentes de embarazo normal, parto eutócico. Peso de nacimiento 3,4 kg, talla de nacimiento 51 cm. Sin patología perinatal, lactancia materna por 8 meses, inmunizaciones completas, incluyendo 3 dosis de Prevenar. Desarrollo pondoestatural y psicosocial normales, sin enfermedades intercurrentes. Desde los 8 meses de edad presenta cuadros de fiebre recurrente, de comienzo agudo, con alzas térmicas sobre 39° C, frecuencia aproximada cada 30 días, de 3 a 5 días de duración, acompañado de faringitis, adenopatías cervicales y en tres ocasiones lesiones orales de estomatitis (12 episodios descritos). Recibió varios cursos de tratamiento antimicrobiano, los que no modificaron los cuadros febriles. Se realizaron exámenes en 4 de los episodios febriles: hemograma, VHS, proteína C reactiva y orina completa que resultaron normales, y urocultivos seriados, cultivos faríngeos y test faríngeos para Streptococcus beta hemolítico grupo A, con resultados negativos. Durante y entre los episodios febriles se practicaron radiografías de tórax, radiografía y TAC de cavidades perinasales y pielografía de eliminación, que resultaron normales. A los 15 meses de edad se descartó inmunodeficiencia primaria; el hemograma, VHS, proteína C reactiva, IgG, IgA, IgM fueron normales. Se planteó el diagnóstico de síndrome PFAPA y, posteriormente ha presentado en 4 oportunidades nuevos episodios de fiebre de características semejantes a las descritas previamente. El uso precoz de prednisona en una dosis única de 2 mg/kg ha conseguido que la fiebre y los síntomas desaparezcan a las 3 a 4 horas de administrado el fármaco, sin utilizar antimicrobianos. El desarrollo pondoestatural y psicosocial son normales para la edad.
Caso N° 2
Paciente de sexo femenino de 6 años, con antecedentes de embarazo y parto normales, peso de nacimiento 2 950 g, talla 48 cm, inmunizaciones completas. La madre presentó aftas recurrentes hasta la edad de 20 años. A partir del año de vida aparecen episodios de fiebre recurrente, con alzas térmicas hasta 39° C, duración entre 4 a 5 días, de presentación regular cada 2 a 3 semanas, asociado con faringitis, adenopatías cervicales, cefalea y en algunas de estas crisis, aftas bucales. Recibió varios cursos de tratamiento antimicrobiano previo al diagnóstico de síndrome PFAFA que no modificó la evolución de los episodios febriles, sin demostrarse etiología bacteriana. Ha tenido buena respuesta de la fiebre al uso de paracetamol y antiinflamatorios no esteroidales. En el último período ha presentado rinitis alérgica iniciándose tratamiento. El peso, talla, desarrollo psicomotor y escolaridad son normales. Exámenes de laboratorio: hemograma, VHS, PCR, perfil bioquímico, orina completa, radiografía tórax, IgG, IgA, IgM, IgD normales. Cultivo faríngeo y urocultivo negativo. Evaluación otorrinolaringológica normal entre episodios. Una ecografía cervical durante un cuadro febril demostró adenopatías cervicales bilaterales, alcanzando un máximo de 15 mm en su eje mayor, con estructura interna conservada.
DISCUSIÒN
Los casos presentados son característicos del síndrome PFAPA , correspondiendo las manifestaciones clínicas más relevantes a episodios recurrentes de fiebre alta de inicio brusco, sobre 39,5° C, con una duración del ataque febril de 4,8 días (4,5-5,1 días) y con resistencia a los antitérmicos habituales. Los intervalos entre las crisis de fiebre van desde las 3 a las 8 semanas. La signología anexa comprende 75% de faringitis, 80% de linfadenopatía cervical, 65% a 70% de estomatis aftosa, hechos presentes en nuestros dos pacientes. Adicionalmente se ha comunicado malestar general, cefalea, artralgias, dolor abdominal, vómitos y hepatomegalia, sin encontrarse evidencias de enfermedad infecciosa y los cultivos faríngeos, hemocultivos y serología a Streptococcus beta hemolítico grupo A y otros virus es negativa. La respuesta a cursos repetidos de terapia antimicrobiana, habitualmente administrados previo al diagnóstico de este síndrome, es nula. En los períodos entre las crisis los paciente permanecen asintomáticos, en buen estado de salud y su condición nutricional es normal.
Tabla 1. Criterios de diagnòstico propuestos para sìndrome PFAPA
| 1. | Fiebre regular recurrente de inico temparno (< 5 años) |
| 2. | Sítomas constitucionales en las ausencias de infección respiratoria alta con al menos un de los siguiente síntomas clínicos:
|
| 3. | Exclusión de neutropenia cíclica y otros síndrome de fiebre recurrente y periódica |
| 4. | Intervalos completamente asintomatico entre los episodios febriles |
| 5. | Crecimiento y desarrollo normal |
Hay leve predominio del sexo masculino, pero no de factores étnicos, geográficos ni estacionales. La edad de aparición va desde los 3 meses hasta los 8 años, sin embargo, se han descrito casos de inicio hasta los 25 años. Padeh reporta edad de inicio de 4,2 ± 2,7 años, en tanto que en la serie de Thomas fue de 2,8 años (2,4 ± 3,3 años). En nuestros 2 casos presentados la enfermedad tuvo un inicio precoz, a los 8 meses y al año de vida. La duración del síndrome tiene una variación de 1 a 10 años. Thomas reporta una media en la duración de la enfermedad de 4,5 años previa a la resolución de los síntomas en el seguimiento de 83 pacientes por un promedio de 3,3 años (< 1 año a 9,4 años). Treinta y cuatro de los ochenta y tres enfermos llevaban más de 1 año sin nuevos cuadros febriles . El laboratorio muestra leucocitosis moderada, 11 000 a 13 000 leucocitos/mm³, con neutrofilia discreta (3 900 a 5 900 neutrófilos/mm³), recuento de plaquetas normales y VHS levemente elevada (media 41 mm/hora) durante los episodios febriles. La proteína C reactiva y el fibrinógeno se elevan en forma discreta. La cuantificación de inmunoglobulinas séricas IgG, IgA e IgM y de los factores de complemento son normales. Tanto el factor reumatoídeo como los anticuerpos antinucleares son negativos . Se han reportado discrepancias en relación a los títulos de IgD sérica en el período entre las crisis, Padeh comunicó IgD elevada (> 100 U/ml) en 12 de 18 pacientes (66%) de Medio Oriente, en tanto que Thomas encontró valores normales en 15 enfermos estudiados en USA. En nuestro segundo caso presentado, la IgD sérica resultó normal. Existe escasa información acerca de los hallazgos en la ecografía cervical durante los episodios febriles. Cabe destacar que en el caso N° 2 este examen demostró adenopatías cervicales bilaterales con estructura interna conservada.
El diagnóstico diferencial del Síndrome PFAPA incluye todas aquellas causas que producen fiebre recurrente o prolongada como la artritis reumatoidea juvenil de inicio sistémico, Síndrome de Behçet, infección por virus de Epstein Barr, infección por Borrelia spp, inmunodeficiencias primarias y secundarias. También las fiebres periódicas hereditarias en las que se incluyen Fiebre Familiar Mediterránea, Neutropenia cíclica, Síndrome de hiperinmunoglobulinemia D, Síndrome de fiebre periódica asociado a receptor de factor de necrosis tumoral, Urticaria familiar por frío y Síndrome de Muckle-Wells. En la tabla 2 se observan las características del Síndrome PFAPA comparados con otros síndromes de fiebre recurrente y periódica
Tabla 2. Caracterìsticas de sìndrome PFAPA y otros sìndromes de fiebre
periòdica y fiebre recurrente en niños
Las alternativas terapéuticas propuestas son variadas. El tratamiento antitérmico se realiza con paracetamol y antiinflamatorios no esteroidales a dosis habituales, con escasa respuesta. La medida terapéutica más eficaz es la corticoterapia ya que una dosis única de prednisona de 1-2 mg/kg al inicio de la crisis tiene un efecto espectacular: el episodio es abortado y tanto la fiebre como las manifestaciones generales caen en 2-4 horas y los signos de faringitis y estomatitis desaparecen en 48 horas3,6. Es tan evidente el efecto de los esteroides que se ha utilizado como prueba de diagnóstico y Padeh lo recomienda como el tratamiento de elección, sin embargo, se ha descrito aumento en la frecuencia de cuadros febriles después del uso de esteroides. También se ha preconizando el uso de cimetidina, pues es capaz de inducir remisión en un porcentaje variable de estos pacientes. Esto ha sido reportado en algunos casos aislados y en la serie de Thomas, 8 de 28 enfermos (28,5%) en que se usó este tratamiento, cesaron de tener fiebre . El mecanismo de acción es desconocido y se ha atribuido a su efecto inmunoregulador sobre los linfocitos T supresores. Un porcentaje de los pacientes presentados en las distintas series ha sido amigdalectomizado y se ha demostrado que esta cirugía podría ser curativa o disminuir las recurrencias . Galanakis reporta que en 15 de 40 pacientes (37,5%) amigdalectomizados por faringitis recurrente compatible con Síndrome PFAPA, remitió la enfermedad, en tanto que en la serie de Thomas en 7 de 11 pacientes con diagnóstico de Síndrome PFAPA que fueron amigdalectomizados hubo remisión de la enfermedad y en otros 2 disminuyó la frecuencia de episodios febriles. El primero de los pacientes presentados ha sido tratado con esteroides, el segundo con paracetamol e ibuprofeno, ambos con buena respuesta clínica. En nuestros casos se considerará la amigdalectomía, si persisten con episodios febriles. Este síndrome parece ser una de las causas más frecuentes de fiebre periódica. Se desconoce su etiología y no se ha logrado definir si corresponde a una enfermedad infecciosa o autoinmune. Los elementos claves para el diagnóstico son la regular periodicidad de los episodios de fiebre elevada que se mantiene por algunos días y a pesar de su curso prolongado, los pacientes, entre los cuadros febriles, se aprecian sanos y con un desarrollo normal, tal como ha sucedido con nuestros 2 enfermos.
Bibliografía
Castro H, Mario, Arredondo A., Marcela Paz, & Talesnik G, Eduardo. (2003). Síndrome de fiebre periódica, faringitis, aftas y adenitis cervical. Revista chilena de pediatría, 74(3), 294-298. https://dx.doi.org/10.4067/S0370-41062003000300007